Diety ve zdravotnictví: Nejobsáhlejší průvodce terapeutickou výživou
Vítejte v nejkomplexnějším průvodci dietami ve zdravotnictví v českém jazyce. Tento obsáhlý článek si klade za cíl poskytnout detailní přehled o terapeutických dietách, jejich významu v moderní medicíně, indikacích pro jejich nasazení, základních principech, konkrétních příkladech a praktickém využití v klinické praxi. Ať už jste pacient hledající informace o své dietě, zdravotnický pracovník prohlubující své znalosti, nebo student medicíny či nutriční terapie, tento článek vám nabídne ucelený a odborně podložený pohled na tuto klíčovou oblast zdravotní péče.

Význam diet v moderní medicíně a jejich historický kontext
Terapeutická výživa, neboli diety, představuje nedílnou součást komplexní léčby mnoha onemocnění a zdravotních stavů. Již od počátků medicíny si lékaři uvědomovali silný vliv stravy na zdraví a průběh nemoci. Historické prameny dokládají, že cílené úpravy jídelníčku byly využívány k zmírnění příznaků a podpoře uzdravení dávno před objevením moderních farmaceutických postupů. V současné době, s rostoucím porozuměním metabolickým procesům a vzájemným interakcím mezi výživou a nemocí, nabývá dietoterapie stále většího významu. Moderní medicína chápe dietu nejen jako doplněk léčby, ale často jako základní pilíř terapeutického postupu, který může významně ovlivnit prognózu pacienta a kvalitu jeho života.
Historický vývoj dietoterapie: Od Hippokrata po současnost
Již Hippokrates, otec medicíny, zdůrazňoval důležitost stravy pro zdraví a doporučoval individuální úpravy jídelníčku v závislosti na zdravotním stavu. Ve starověku a středověku byly dietní režimy často spojovány s náboženskými a filozofickými představami, ale postupně se začaly objevovat empirické poznatky o vlivu různých potravin na lidský organismus. S rozvojem chemie a fyziologie v 19. a 20. století se vědecké základy dietoterapie výrazně prohloubily. Byly identifikovány základní živiny, popsány jejich funkce v těle a objasněny metabolické dráhy. Tento pokrok umožnil cíleně navrhovat diety pro různé choroby, jako je diabetes mellitus, onemocnění ledvin či gastrointestinální poruchy. V současnosti se dietoterapie opírá o evidence-based medicine a využívá nejnovější vědecké poznatky z oblasti nutriční epidemiologie, klinické výživy a molekulární biologie.

Současný pohled na diety ve zdravotnictví: Multidisciplinární přístup
V moderním zdravotnictví je dietoterapie integrální součástí multidisciplinární péče. Na tvorbě a realizaci dietních plánů se podílejí lékaři různých specializací (internisté, pediatři, gastroenterologové, nefrologové, endokrinologové, onkologové a další), nutriční terapeuti, dietní sestry a další odborníci. Nutriční terapeut hraje klíčovou roli v hodnocení nutričního stavu pacienta, stanovení individuálních nutričních potřeb, navržení a implementaci dietního plánu a v edukaci pacienta a jeho rodiny. Úzká spolupráce mezi lékařem a nutričním terapeutem je nezbytná pro dosažení optimálních terapeutických výsledků. Moderní dietoterapie zohledňuje nejen specifika daného onemocnění, ale i individuální potřeby a preference pacienta, jeho životní styl, sociokulturní zázemí a ekonomické možnosti.
Základní principy terapeutických diet: Klíč k úspěšné léčbě

Úspěšné nasazení terapeutické diety vyžaduje důkladné porozumění základním principům, na kterých je založena. Tyto principy zahrnují úpravu energetického příjmu, modifikaci příjmu jednotlivých makroživin (bílkovin, tuků, sacharidů), úpravu příjmu mikroživin (vitamínů, minerálních látek, stopových prvků), změny v konzistenci stravy, úpravu frekvence a časování jídel, a v neposlední řadě vyloučení nebo omezení určitých potravin či složek stravy, které mohou zhoršovat zdravotní stav pacienta.
Úprava energetického příjmu: Rovnováha mezi příjmem a výdejem
Energetický příjem by měl být vždy přizpůsoben individuálním potřebám pacienta, které závisí na jeho věku, pohlaví, tělesné hmotnosti, fyzické aktivitě a aktuálním zdravotním stavu. U některých onemocnění je cílem snížení energetického příjmu (např. u obezity, diabetu 2. typu), zatímco u jiných je nezbytné zvýšení energetického příjmu (např. u podvýživy, onkologických onemocnění, zvýšené katabolické aktivity). Precizní stanovení energetické potřeby a monitorování energetického příjmu je klíčové pro dosažení terapeutických cílů a prevenci nežádoucích účinků.
Modifikace příjmu makroživin: Bílkoviny, tuky, sacharidy v terapeutické výživě
Makroživiny (bílkoviny, tuky a sacharidy) hrají zásadní roli v metabolismu a jejich poměr a množství v dietě mohou mít významný terapeutický efekt. Například u onemocnění ledvin je často nutné omezit příjem bílkovin, zatímco u pacientů s popáleninami nebo po závažných operacích je naopak zvýšený příjem bílkovin nezbytný pro podporu hojení a regenerace tkání. U diabetu mellitus je klíčové regulovat příjem sacharidů a preferovat sacharidy s nízkým glykemickým indexem. Co se týče tuků, je důležité dbát nejen na jejich celkové množství, ale i na jejich složení, s preferencí nenasycených mastných kyselin a omezením nasycených a trans-mastných kyselin, zejména u kardiovaskulárních onemocnění.
Úprava příjmu mikroživin: Vitamíny, minerální látky a stopové prvky v léčebné výživě

Mikroživiny (vitamíny, minerální látky a stopové prvky) jsou nezbytné pro správnou funkci organismu a jejich nedostatek nebo nadbytek může mít závažné zdravotní důsledky. U některých onemocnění je nutné cíleně doplňovat určité mikroživiny (např. vitamín D u osteoporózy, železo u anémie), zatímco u jiných je třeba jejich příjem omezit (např. draslík u některých onemocnění ledvin). Individualizované doporučení pro příjem mikroživin by mělo vycházet z hodnocení nutričního stavu pacienta a specifik daného onemocnění.
Změny v konzistenci stravy: Tekutá, kašovitá, tuhá strava a jejich indikace
Konzistence stravy hraje důležitou roli u pacientů s poruchami polykání (dysfagie), onemocněními trávicího traktu nebo v pooperačním období. Tekutá strava může být indikována u pacientů s akutními záněty trávicího traktu nebo po rozsáhlých operacích. Kašovitá strava je vhodná pro pacienty s potížemi s kousáním a polykáním. Tuhá strava by měla být vždy přizpůsobena toleranci pacienta a jeho schopnosti přijímat potravu.
Úprava frekvence a časování jídel: Pravidelnost a distribuce živin během dne
Pravidelnost stravování a optimální časování jídel může mít pozitivní vliv na metabolismus a kontrolu glykémie (zejména u diabetiků). Doporučuje se konzumovat menší porce jídla častěji během dne, obvykle 5-6krát denně. Důležité je také vyhýbat se dlouhým intervalům mezi jídly a zajistit rovnoměrné rozložení příjmu sacharidů během dne.
Vyloučení nebo omezení určitých potravin a složek stravy: Alergie, intolerance a specifická onemocnění
U mnoha onemocnění je nezbytné vyloučit nebo výrazně omezit příjem určitých potravin nebo složek stravy, které mohou zhoršovat příznaky nebo komplikovat léčbu. Příkladem jsou potravinové alergie (např. alergie na lepek u celiakie, alergie na mléčnou bílkovinu), potravinové intolerance (např. intolerance laktózy) a specifická onemocnění, jako je fenylketonurie (nutnost omezení fenylalaninu) nebo dna (nutnost omezení purinů).
Klasifikace terapeutických diet: Přehled nejčastěji používaných diet
Terapeutické diety lze klasifikovat podle různých kritérií, například podle základního onemocnění, pro které jsou určeny, podle úpravy energetického příjmu, podle modifikace obsahu jednotlivých živin nebo podle konzistence stravy. Následující přehled představuje nejčastěji používané terapeutické diety ve zdravotnictví.
Dieta diabetická (Dia dieta): Základní pilíř léčby diabetu mellitus

Diabetická dieta je klíčovou součástí léčby diabetu mellitus 1. i 2. typu a gestačního diabetu. Jejím hlavním cílem je udržení optimální glykémie, prevence hyperglykémie a hypoglykémie, udržení normální tělesné hmotnosti a prevence pozdních komplikací diabetu. Základními principy diabetické diety jsou pravidelné stravování (5-6krát denně v menších porcích), upřednostňování potravin s nízkým glykemickým indexem (celozrnné produkty, luštěniny, zelenina, ovoce s nižším obsahem cukru), omezení jednoduchých cukrů (sladkosti, slazené nápoje), dostatečný příjem vlákniny, omezení nasycených tuků a cholesterolu a přiměřený příjem bílkovin. Důležitá je také individuální úprava dietního plánu s ohledem na typ diabetu, léčbu (inzulinová terapie, perorální antidiabetika), fyzickou aktivitu a preference pacienta. Edukace pacienta o principech diabetické diety a pravidelné monitorování glykémie jsou nezbytné pro úspěšnou léčbu.
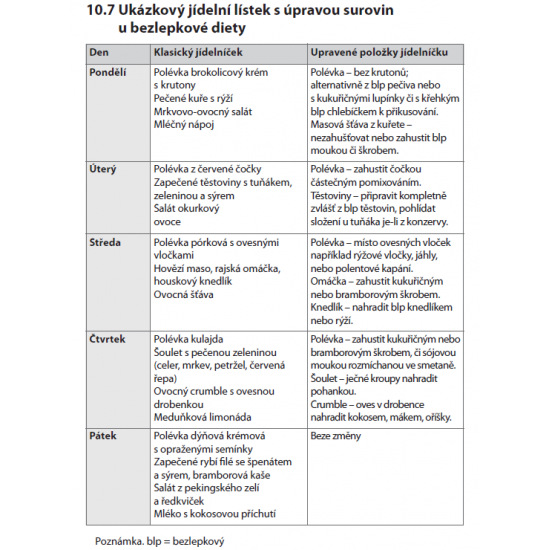
Dieta nízkoenergetická (Redukční dieta): Cesta k dosažení zdravé tělesné hmotnosti
Nízkoenergetická dieta je indikována u pacientů s nadváhou a obezitou, často v kombinaci s fyzickou aktivitou a behaviorální terapií. Jejím cílem je postupné snižování tělesné hmotnosti a zlepšení metabolických parametrů (krevní tlak, hladina cholesterolu, glykémie). Základním principem je snížení energetického příjmu pod energetický výdej, obvykle o 500-1000 kcal denně. Důležité je zajistit dostatečný příjem všech esenciálních živin i při sníženém energetickém příjmu. Dieta by měla být založena na konzumaci nutričně bohatých potravin s nízkou energetickou denzitou (zelenina, ovoce, celozrnné produkty, libové bílkoviny). Extrémně nízkoenergetické diety (pod 800 kcal denně) by měly být vždy pod lékařským dohledem. Dlouhodobý úspěch redukční diety závisí na změně životního stylu a udržení dosažené hmotnosti.
Dieta s omezením tuků (Nízkotučná dieta): Prevence a léčba některých onemocnění
Dieta s omezením tuků se používá v prevenci a léčbě některých kardiovaskulárních onemocnění, onemocnění žlučníku a jater a některých poruch trávení tuků. Důležitým aspektem je nejen snížení celkového pří